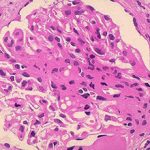
Миеломной нефропатией называется смертельное заболевание, характеризующееся поражением почек. Ткани органа уплотняются, приобретают ярко-красный оттенок, почки увеличиваются в размерах. Последствием заболевания становится прогрессирующая почечная недостаточность, избавиться от которой невозможно. Кроме того, заболеванию сопутствует атеросклероз сосудов. При своевременно начатом лечении удается продлить срок ремиссии и качество жизни пациента.
В группе риска – люди пожилого возраста. Нефропатия в данном случае – проявление миеломы, злокачественного онкологического заболевания, для которого характерно появление множественных опухолевых разрастаний во всем организме.
Содержание:
Этиология
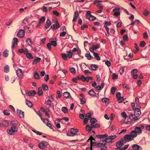
Заболевание характеризуется поражением почечных канальцев и гломерул, вызванным миеломой. Последняя является раковым заболеванием, суть которого — продуцирование костным мозгом большого количества клеток плазмы.
Таким образом, основной причиной нефропатии является миеломная болезнь. Раковые клетки выделяют в кровь патологический белок Бенс-Джонса, откладывающийся на поверхности почек и провоцирующий рубцевание тканей органа.
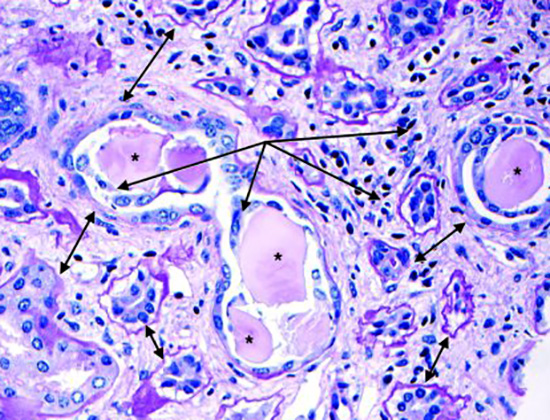
На первых этапах болезни, при условии, что почки пациента здоровы, белковые молекулы проникают в отверстия почечных мембран. Здесь они окисляются и сворачиваются. Появившиеся в ходе этого токсины блокируют функцию гломерул почки.
В результате в последней повышается давление, а ее работоспособность ухудшается. Спустя время по причине высокого внутрипочечного давления происходит замещение тканей органа соединительной тканью, вследствие чего наступает дисфункция почки.
Помимо этого, под воздействием окисленного белка происходит нефроз (то есть повреждение почки) поскольку ее фильтрация невозможна из-за заблокированных почечных канальцев.
Клиническая картина
Заболевание характеризуется сложностью диагностики, что связано с отсутствием специфических и явных признаков миеломной нефропатии. При заболевании прогрессирует функциональная почечная недостаточность (она становится причиной смерти в 30%), которая, однако, почти не имеет симптоматики.
Показательным симптомом является протеинурия, то есть присутствие белка в моче. Это может быть одна из ее форм: мини- или макропротеинурия. Последняя встречается чаще – уровень белка в моче может достигать 50-60 гр/л.
Иногда протеинурия обнаруживается даже без клинического анализа мочи – по шапке пены в урине. Однако этот признак не всегда означает протеинурию. Кроме того, в моче присутствуют небольшие следы крови. Идет речь о микрогематурии.
Клиническая картина дополняется симптоматикой, характерной для миеломной болезни:
- Боли в костях.
- Остеопороз.
- Повышенная хрупкость костей, частые переломы.
- Гиперкальцемия (то есть увеличение количества содержания кальция в крови)
- Деформация костей, приводящая к изменениям скелета, уменьшению роста пациента.
- Частые инфекционные заболевания бактериальной этиологии;
- Анемия.
В редких случаях пациент страдает отечностью. Его артериальное давление имеет тенденцию снижаться по мере прогрессирования рака.
Методы диагностики
Первейшим способом диагностики является анализ мочи на содержание в нем белка. При положительном результате задача дальнейших исследований – дифференциация рассматриваемого недуга и гломерулонефрита. Показательными должны стать отсутствие у пациента в прошлом стафилококковых и стрептококковых инфекций и обострений гломерулонефрита. В таком случае врач может заподозрить нефропатию, этиологически связанную с миеломой.
«Беспричинная» протеинурия, повышение количества лейкоцитов в крови и необъяснимая анемия, особенно у лиц старше 35-40 лет, должны стать поводом задуматься о наличии у пациента миеломной нефропатии.
Для установки диагноза должны быть проведены 3 типа диагностики:
- Электрофорез мочи (выявляет белок Бенс-Джонса в урине)
- Определение в крови и урине парапротеинов.
- Стернальная пункция, благодаря которой определяется уровень клеток плазмы.
Лечение
На сегодняшний день миеломная нефропатия считается неизлечимым заболеванием. Цель лечебных мероприятий — улучшить качество и увеличить продолжительность жизни пациента. При своевременно начатом лечении удается увеличить сроки жизни больного на 5, реже 7-10 лет.
С целью достижения периода ремиссии назначаются цитостатики (циклофосфамид, сарколизин) и глюкокортикостероиды. В комбинации с анаболическими гормонами дают стойкую и длительную (до 2-4 лет) ремиссию.
Однако они противопоказаны при почечной недостаточности. Тогда прибегают к симптоматической терапии. Не рекомендованы перитониальный диализ (очищение крови, при котором функцию фильтрующего органа берет на себя брюшина), гемодиализ (еще один способ внепочечного очищения крови), пересадка почки.
Прогноз
Заболевание имеет неблагоприятный прогноз. Лечение зависит от степени тяжести поражения, эффективность цитостатической терапии, скорости прогрессирования почечной недостаточности. В ходе лечебных мероприятий удается увеличить продолжительность жизни пациента до 5-10 лет и добиться стойкой ремиссии.
При этом в 60% после проведенной цитостатической терапии диагностируется острый лейкоз. Основные причины летального исхода – смерть от инфекции, острой почечной недостаточности.
Профилактика
Единственным профилактическим мероприятием можно назвать регулярные профилактические медосмотры, обращение к специалистам при первых признаках заболевания.
Добиться продолжительной ремиссии позволит соблюдение предписаний врача.