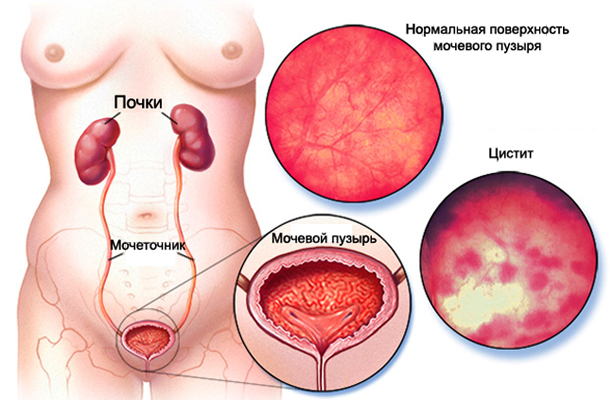
Гормональный цистит – один из видов воспалений мочевого пузыря. Он является следствием эндокринных болезней и поражает обычно женщин. Мужчины значительно реже страдают от гормонального цистита. Отличает же его цикличное течение, симптомы, усиливающиеся в периоды повышения или упадка определенных гормонов.
Дисбаланс гормонов оказывает влияние на микрофлору мочеполовой системы, приводя к появлению и обострению инфекций и воспалений. Кроме того, органы мочевой и половой систем имеют сходное строение клеток, а потому, на их состояние влияют одни гормоны.
Причины возникновения
Существует два блока причин возникновения гормонального цистита. Один блок содержит общие причины, способные привести к развитию инфекции. Они характерны для людей любого пола и возраста. В него входят:
- Другие заболевания мочеполовой системы (острые или хронические)
- Слабая иммунная система.
- Эндокринные заболевания (нарушения работы надпочечников, щитовидной железы)
- Переохлаждения.
- Аллергия.
- Несоблюдение личной гигиены.
- Изменения микрофлоры.
Второй блок включает в себя специфические причины гормонального цистита и в первую очередь они связаны с нарушениями гормонального фона. По сути, изменения в количестве гормонов могут спровоцировать и изменения в иммунной системе, и в микрофлоре влагалища. Это свидетельствует о том, что причины из первого блока могут оказаться вторичными, если имеют место гормональные изменения.
К причинам цистита, входящим во второй блок, относят:
- Менопаузу.
- Беременность и роды.
- Менструации.
- Длительный или интенсивный стресс.
Симптомы заболевания
В большинстве случаев, симптомы гормонального цистита схожи с симптоматикой обычного цистита. Отличаются они цикличностью возникновения.
К общим симптомам относятся:
- Температура (повышается не всегда).
- Общая слабость, недомогание:
- Нарушения процесса мочеиспускания (недержание или задержка).
- Изменение цвета мочи (становится мутной, темной).
- Кровь в моче (нечасто).
- Позывы к мочеиспусканию (могут быть ложными).
- Боль при мочеиспускании.

Если присоединяется вторичная инфекция, это может спровоцировать общую интоксикацию организма и образование камней в мочевом пузыре.
Также имеются некоторые особенности протекания гормонального цистита у женщин:
- Обострение чаще всего происходит в конце цикла (перед менструациями).
- Объем мочи уменьшен.
- Боль внизу живота.
- Ноющие боли в области промежности.
- Никтурия.
Диагностика
Симптомы гормонального цистита связаны с изменениями в функционировании мочеполовой системы и изменениями в гормональном фоне. Вовремя поставленный диагноз поможет избежать перехода заболевания в хроническую форму и нежелательных осложнений.
Диагностировать болезнь несложно. При опросе и сборе анамнеза врач уже может предположить наличие у пациента цистита. Для диагностики гормонального цистита, женщинам рекомендовано обращаться либо в конце цикла, либо во время месячных, чтобы картина была наиболее полной.
К методам диагностики относят:
- Общий анализ мочи.
- Общий анализ крови.
- Анализ крови на гормоны (пролактин, прогестерон, тестостерон, кортизол).
- Бактериальный посев мочи.
- Мазок из влагалища или уретры.
- УЗИ органов малого таза.

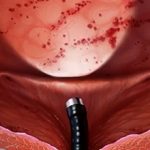
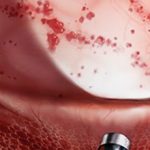
В случае если эти виды диагностики не способны дать точную картину болезни, применяют инвазивные способы (например, цистоскопия или биопсия).
Методика лечения
Лечение гормонального цистита проводится в двух направлениях. Первое связано с борьбой непосредственно с инфекцией мочевой системы, второе – с нормализацией гормонального фона. Врач назначает:
- Гормональные препараты.
- Противовирусные препараты.
- Противогрибковые препараты.
- Обезболивающие (при необходимости).
- Промывание мочевого пузыря лекарственными растворами.
- Фитоэстрогены (при менопаузе).
- Мочегонные препараты (под наблюдением специалиста).
В случае, если медикаментозное лечение не приносит положительного результата, назначают хирургическое лечение, которое может доходить вплоть до удаления органа.
Кроме лекарственной терапии, в схему лечения входят и следующие рекомендации врача:
- Отказ от противозачаточных препаратов.
- Физические упражнения, направленные на улучшение кровообращения в органах малого таза и препятствию застойных явлению (например, упражнения Кегеля).
- Диета, исключающая соленые, жирные, копченые и острые продукты, а также крепкие напитки и сладкое.
- Исключение возможности переохлаждения организма, в особенности ноги и область малого таза.
- Уменьшение стресса (по возможности, исключить вовсе).
Основу эффективного лечения составляет его комплексность и четкое соблюдение всех предписаний врача.
Возможные осложнения
И так доставляющий множество неприятных ощущений, гормональный цистит может иметь и более тяжелые последствия.
Так, нелеченый цистит переходит в хроническую форму. Результатом этого в перспективе является деформация мочевого пузыря. Болезнь затрагивает, кроме слизистого, мышечных слой, следствием чего будет сморщенный орган, который неспособен полноценно выполнять функции.
Еще одно осложнение – пиелонефрит. Это воспалительное заболевание проявляется серьезными симптомами и часто требует госпитализации.
Профилактика болезни
Полностью исключить риск развития гормонального цистита нельзя – шанс заболеть им есть у каждого. Но правильная профилактика уменьшит вероятность заболевания.
В качестве профилактических мер, рекомендуют:
- Соблюдать гигиену половых органов.
- Избегать переохлаждения.
- Контролировать уровень гормонов.
- Уменьшить повседневный стресс.
- Не запускать инфекционные и воспалительные заболевания.
- Соблюдать диету.
- Вести активный образ жизни.
- Не допускать задержки мочи (не терпеть, если хочется в туалет).
- Принимать витамины.
- Предохраняться во время полового акта.