Под понятием «микронефролитиаз» подразумевают патологический процесс в почках, в основе которого лежит нарушение функции почек с образованием осадка в виде конкрементов до 5 мм и песка. По своему составу конкременты делятся на фосфаты, ураты, оксалаты, которые располагаются в лоханке почки. Самого диагноза данной патологии не существует, так как этот процесс является первой стадией мочекаменной болезни, поэтому так важно его ранняя диагностика и правильное лечение.
Содержание:
- Причины заболевания
- Клиническая картина заболевания
- Диагностика
- Лечение: консервативное, хирургическое
- Лечение народными средствами
- Последствия и возможные осложнения микронефролитиаза почек
- Профилактика
Причины заболевания
Основной причиной формирования данного процесса является наследственная предрасположенность и врожденные нарушения обмена веществ, но существуют и другие этиологические факторы:
- Инфекционно-воспалительные заболевания мочевыделительной системы (уретрит, гломерулонефрит, пиелонефрит, амилоидоз почки)
- Аномалии закладки и развития почек.
- Эндокринные патологии (сахарный диабет, гипо- и гипертиреоз)
- Длительный прием препаратов, содержащих в своем составе кальций, витамины Д и С.
- Прием антибактериальных препаратов – сульфаниламиды, цефалоспорины.
- Неправильное питание и употребление в пищу воды плохого качества с превышающим количеством солей.
- Ожирение.
Клиническая картина заболевания
Коварность данной патологии заключается в том, что на начальной стадии формирования процесса симптомы практически отсутствуют, когда имеется уже развернутая клиника, это говорит о запущенной стадии микронефролитиаза с развитием солевого диатеза.
- Первым симптомом является режущая боль при мочеиспускании, возникает она на фоне большого количества выпитой жидкости или приеме мочегонных препаратов. Болезненные ощущения, чаще тупого характера, могут проявляться в области паха, поясницы и внизу живота. Боль исчезает при смене положения. Данные проявления стоит дифференцировать с почечной коликой — они не проходят после приема спазмолитиков.
- Уменьшение количества мочи с частыми и болезненными позывами на мочеиспускание. Моча приобретает темный оттенок за счет наличия в ней эритроцитов, иногда можно увидеть мелкий песок.
- Температура. Как правило, повышение температуры происходит до субфебрильных цифр, не превышает 37.6С.
- Появляется отечный синдром, отекают руки, ноги, лицо.
Диагностика заболевания
- Общий анализ крови. В данном анализе будет выражен лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение скорости оседания эритроцитов. При длительном течении отмечается снижение уровня эритроцитов и гемоглобина.
- В общем анализе мочи будет повышено число лейкоцитов, гематурия, наличие осадков в виде песка, протеинурия, моча при этом тёмного цвета, слабо — щелочной реакции.
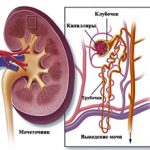
- УЗИ почек. На мониторе визуализируется отек паренхимы почки, возрастание почечного кровотока и предгломерулярная вазодилятация сосудов почки. Спустя 5 часов от начала симптомов кровоток снижается, а давление в мочеточнике возрастает в результате постгломерулярной возоконстрикции. Прямым признаком нефролитиаза выступает эхопозитивная структура в полостной системе почки или в мочеточнике.
- Допплерография почки — дает возможность изучить истинную перфузию почки, участки ишемии и некроза.
Лечение: консервативное, хирургическое
На начальных этапах заболевания, в случае случайного выявления микронефролитиаза на УЗИ, лечение может заключаться в применении диеты – стол №6 по Певзнеру, изменении образа жизни с увеличение двигательной активности, употребление чистой очищенной воды вместо минеральной воды, чая, кофе. Возможно применение растительных препаратов – Уролесан, почечный сбор, которые обладают слабым мочегонным эффектом.
В остром периоде заболевания решается вопрос о тактике проведения лечения: консервативное или хирургическое.
Консервативное лечение. Первым этапом выступает оптимальное обезболивание, при этом могут назначаться спазмолитические препараты (Но-шпа, дротаверин, платифиллин, папаверин), при выраженном болевом синдроме или низком болевом пороге у пациента, возможно назначение наркотических анальгетиков (промедол).
В зависимости от размера конкремента назначают препараты для дробления, такие как:
Блемарен, Аспаркам, Цистон, Канефрон.
В заключение проводят антибактериальную терапию, чтобы исключить присоединение инфекции. Чаще всего используют антибиотики широкого спектра действия при отсутствии противопоказаний к определенным группам.

В случае, когда конкремент достигает значительного размера и закупоривает протоки, показано хирургическое лечение. Чаще проводятся малоинвазивные операции — перкутанная нефролитотомия и нефролитостомия. Возможно эндоскопическое удаление конкремента с помощью цистоскопии, уретроскопии и уретропиелоскопии. Традиционные открытые оперативные вмешательства в настоящее время проводятся при невозможности удаления конкремента вышепредложенными методами.
Лечение народными средствами
Лечение народными средствами должно являться продолжением традиционного лечения и применяться только после купирования острого периода заболевания и с консультацией врача.
- Рецепт 1. Смешать по 1 части плодов шиповника, листа земляники, шалфея и толокнянки. Залить 200 мл кипятка и настоять в термосе несколько часов. Принимать по ¼ стакана перед едой.
- Рецепт 2. Залить стаканом кипятка небольшое количество кукурузных рыльц, настоять 3 часа в теплом месте. Принимать по половине стакана 2 раза в день.
- Рецепт 3. Залить кипятком цветы ромашки, календулы и лист толокнянки в равных пропорциях. Дать настояться и принимать по ½ стакана 3 раза в день.
Последствия и осложнения микронефролитиаза почек
Одним из основных осложнений является развитие хронической мочекаменной болезни почек, в результате которой нарушается выведение и фильтрация мочи, что ведет к формированию хронической почечной недостаточности. У пациентов с микронефролитиазом повышен риск развития инфекционных заболеваний мочевыводящих путей (гломерулонефрит, пиелонефрит, туберкулез почки).
Профилактика
Профилактика микронефролитиаза заключается, прежде всего, в ведении активного образа жизни, соблюдении диеты стол №6, отказе от газированных напитков и употребления кофе. Особое внимание стоит уделить выбору питьевой воды и количеству выпитой суточной жидкости. Благодаря таким мерам профилактики, возможно избежать развития данного патологического процесса.