Гепаторенальный синдром является следствием развития почечной недостаточности у пациентов с прогрессирующими заболеваниями печени, а иногда и гепатита. Это заболевание встречается не так часто, как, например гипертензия, однако оценка исследователей показывает, что у 40% больных циррозом печени и асцитом развивается гепаторенальный синдром во время болезни.
Содержание:
- Что это
- Причины
- Диагностика
- Гепаторенальный синдром при циррозе печени
- Методы лечения
- Последствия и осложнения
- Профилактика
Что это
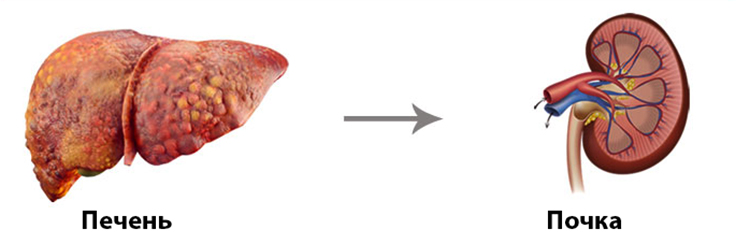
Гепаторенальный синдром – это тип прогрессирующей почечной недостаточности у людей с тяжёлым поражением печени, чаще всего, вызвано циррозом. По мере того, как почки прекращают функционировать, начинают накапливаться токсины в организме, которые в конечном итоге, приводят к печеночной недостаточности.
Существует две формы этого синдрома:
- ТИП 1. Связан с быстрой прогрессирующей почечной недостаточностью и активным производством большого количества креатинина.
- ТИП 2. Связан с постепенным поражением почек, прогрессирует более медленно, чем в первом типе. Симптомы при нём, как правило, более расплывчатые.
Гепаторенальный синдром является чрезвычайно серьёзным заболеванием, и имеет высокий риск смерти. Согласно исследованиям, люди с синдромом первого типа, в среднем, выживают 2 недели. Если в течении 8-10 недель не производится срочная трансплантация печени, то умирает почти каждый. Второй тип имеет в запасе 6 месяцев, однако, всё равно необходима трансплантация печени.
В случае появления первых симптомов, необходимо обратится сразу к врачу. Симптоматика гепаторенального синдрома имеет общий характер и может быть спутана с другими заболеваниями, для точной диагностики нужен врач. Основными симптомами этого заболевания являются:
- Тошнота.
- Рвота.
- Бред.
- Слабость.
- Изменение вкуса.
- Увеличение веса.
- Желтуха (пожелтение кожи и склер глаз).
- Моча тёмного цвета.
- Опухший живот.

Если эти симптомы возникают на фоне уже имеющегося заболевания почек, необходима срочная консультация специалиста.
Причины
Это заболевание является очень серьёзным и опасным для жизни человека. Существует множество факторов влияющих на появление данного синдрома. Среди них:
- Нестабильное кровяное давление.
- Чрезмерный приём парацетамола.
- Имеющиеся заболевания почек и печени.
- Использование диуретиков.
- Острый алкогольный гепатит.
- Кровотечения в желудочно-кишечном тракте.
- Спонтанный перитонит бактериального характера.
- Болезнь Вильсона.
- Злокачественные новообразования.
- Наследственность.
- Другие инфекционные заболевания (особенно в почках).
Причинами для возникновения этого синдрома могут, также, стать многие заболевания связанные с почками и печенью.
Диагностика
Для правильного назначения лечения необходима грамотная диагностика. Прежде всего, врач проводит опрос и осмотр пациента. При осмотре, могут быть такие видимые симптомы, как:
- Опухшая кожа в области грудной клетки.
- Деформация пальцев рук и ног по типу «барабанных палочек».
- Изменение ногтей по типу «часовых стёкол».
- Язвы на коже.
- «Сосудистые» звёздочки.
- Накопление жидкости в брюшине.
- Пупочные грыжи.
- Гинекомастия (у мужчин)
- Желтуха.
- Отёки.
Диагностика гепаторенального синдрома включает в себя исследования исключающие причины почечной недостаточности. К ним относят:
- Общий анализ крови и мочи.
- УЗИ почек и печени, селезёнки.
- Тест на гепатиты.
- Допплерография сосудов почек.
- Анализ кровяного давления.
Гепаторенальный синдром при циррозе печени
Цирроз печени является основной причиной возникновения этого заболевания. В редких случаях, оно может быть вызвано вирусным или алкогольным гепатитом.
Если цирроз протекает с сопутствующими заболеваниями, то диагностика и лечение может быть затруднено. Например, цирроз с асцитом повышает вероятность возникновения синдрома в 20% случае. То же самое, случается с повышенным кровяным давлением, в этом случае, каждый пятый заболевает этим заболеванием, а по истечению 5 лет после обнаружения цирроза, 40% из них быстро прогрессируют.
Методы лечения
Медикаментозное лечение, прежде всего, направлено на устранение сопутствующих заболеваний, например, от пониженного давления применяются вазоконстрикторы. Если болезнь вызвана вирусными или бактериальными причинами, то применяются противовирусные или антибактериальные препараты.
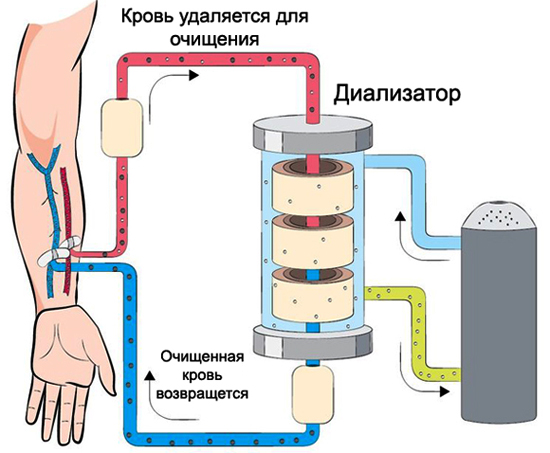
Для улучшения работы почек используется диализ. Он фильтрует кровь от вредных отходов, избытков соли и воды с которыми не справляются почки. Всё это проводится в больнице под наблюдение врача.
Существует такой вид хирургического лечения как шунтирование, он позволяет продлить жизнь пациенту с этой болезнью на 2-4 месяца после операции.
Но основным и наиболее эффективным способом лечения является трансплантация печени. Единственный минус — это то, что список людей по пересадки очень велик, и многие не дожидаются своего донора и умирают от интоксикации организма и сопутствующих симптомов. Но в то же время, при пересадке орган может не прижиться, и впоследствии человек также может умереть. Однако, вероятность выжить при трансплантации выше.
Последствия и осложнения
В большинстве случаев, данная болезнь означает смерть. Если трансплантацию не произвести вовремя, то человек умирает. Последствия и осложнения проявляются на конечной стадии поражения почек и печени. Они включают в себя:
- Жидкость в животе, лёгких.
- Вторичные инфекции.
- Повреждение основного органа и ближайших, например кишечника.
- Кома.
Многие люди не дожидаются пересадки и их вводят в искусственную кому для того, чтобы продлить человеку ненадолго жизнь в очереди за пересадкой. Но такой метод используется в крайних случаях и имеет огромное количество последствий для всего организма человека, угнетая не только органы, но и мозг.
Профилактика
Единственный способ предотвратить гепаторенальную болезнь – сохранить здоровье печени. Чтобы снизить риск развития цирроза, следует избегать чрезмерного употребления алкоголя.
Также, необходимо стараться избегать заражением гепатитом. Гепатит А и В можно предотвратить вакцинацией. К сожалению, в настоящее время нет вакцины против гепатита С, но существуют меры для того, чтобы снизить риск развития заболевания, к ним относят:
- Мыть или обрабатывать антисептиком руки после рукопожатия.
- Использовать только одноразовые иглы.
- Сексуальный партнёр должен проходить тест на гепатит С.
Некоторые причины цирроза невозможно предотвратить. Если имеется риск развития цирроза печени, необходимо регулярно проводить обследования по этому поводу, ранние признаки можно выявить, также по анализу крови и УЗИ. Поэтому только регулярные обследования помогут диагностировать заболевание на ранней стадии и вылечить полностью.