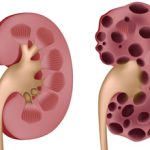
Уретероцеле — аномалия стенок мочеточника, развивающаяся в результате патологического сужения устья мочевыводящих путей. Представляет собой шарообразную полость объемом от 1 мл до объема полного мочевого пузыря, в которой задерживается и не циркулирует моча. Часто патология сопряжена другими аномалиями мочевыделительной системы: удвоением почек и мочеточников, неправильным расположением устья мочевыводящих путей.
Вовремя не диагностированное уретероцеле приводит к развитию пиелонефрита, уретрита, цистита, мочекаменной болезни: внутри полости в результате застоя мочи образуются камни и песок.
Содержание:
- Факторы провоцирующее появление уретероцеле
- Симптоматика
- Диагностирование
- Лечение
- Операция (подготовка, проведение, восстановление)
- Возможные последствия и осложнения
Факторы провоцирующее появление уретероцеле
Урологи выделяют врожденное и приобретенное (образовавшееся в результате закупорки просвета мочеточника) уретероцеле.
Патология чаще всего возникает во время внутриутробного развития ребенка на фоне неправильного образа жизни беременной: употребление спиртных и наркотических средств, прием сильнодействующих лекарственных препаратов, а также в результате некоторых заболеваний во время беременности (краснуха, герпес, токсоплазмоз).
У детей, урологи диагностируют 2 вида патологии:
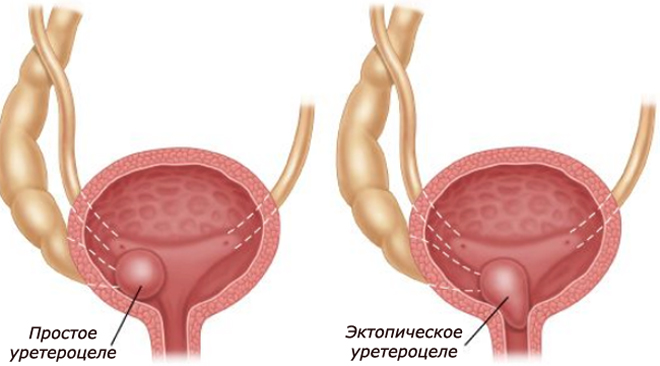
- Простое уретероцеле. Бывает односторонним и двусторонним. Образование находится в мочевом пузыре и имеет маленькие размеры, стенками образования служит слизистая мочеточника (внутри) и слизистая мочевого пузыря (снаружи).
- Эктопическое уретероцеле. Патологическое образование способно проникать в мочевыводящий канал или шейку мочевого пузыря. Развивается при низком расположении устья мочевыводящих путей и мешает мочевыделению. В 8 из 10 случаев диагностируется именно этот вид аномалии.
К приобретенным причинам развития уретероцеле относят процессы, приводящие к закупориванию устья мочевыводящих путей: например, если его перекрыл камень во время миграции.
Под действием повышенного давления мочи, мочеточник сначала вытягивается в длину, затем расширяется. Из-за слаборазвитой мышечной ткани стенок мочеточника происходит выпирание и образование грыжеподобной полости. Она может выпасть в половые органы, уретру или, чаще всего, в полость мочевого пузыря. Уретероцеле увеличивается при заполнении мочой и уменьшается после выброса мочи.
Различают 3 степени врожденного уретероцеле:
- I степень. Минимальные изменения вследствие расширения мочеточника, не влияющие на мочевыделительную функцию почек.
- II степень. Из-за расширения полости мочевыводящих путей и чашечно-лоханочного аппарата происходит задержка мочи внутри уретероцеле, нарушается нормальный отток мочи из почки, происходит ее частичная дисфункция.
- III степень. Кроме угасания работы почки, возникают проблемы с работой мочевого пузыря.
Наиболее подвержены врожденной патологии девочки: она встречается у них в 3 раза чаще, чем у мальчиков, выявляется у 1 на 500 рожденных детей.
Симптоматика
Без тщательного обследования уретероцеле крайне сложно выявить на начальном этапе. Так, у пациента отмечают учащенное мочеиспускание и снижение количества выделяемой мочи из-за уменьшившегося объема мочевого пузыря, болевой синдром отсутствует. Иногда пережимается подвздошная артерия, что приводит к мигрирующей хромоте: после 5 минут отдыха двигательная функция полностью восстанавливается.
Переход в следующую стадию характеризуется ноющими непрекращающимися болями в подвздошной области и пояснице, учащаются рецидивы воспалительных процессов мочевыделительной системы, моча с мутным осадком иногда с кровью, развивается гидронефроз (прогрессирующее расширение чашечно-лоханочного аппарата).
В период обострения при полной блокировке просвета мочевыводящих путей отмечают повышение температуры тела, почечные колики, ложные позывы к мочеиспусканию или мочеиспускание отсутствует вовсе. В таком состоянии нужно обязательно вызывать неотложную медицинскую помощь и готовиться к госпитализации.

Диагностирование
Диагностирование начальной стадии уретероцеле осложняется отсутствием ярко выраженных симптомов аномалии. Чаще всего его обнаруживают при выяснении причин частых воспалительных процессов мочевыделительной системы, таких как цистит и пиелонефрит. Различают несколько способов распознавания этой патологии:
- Цистоскопия.
- Цистография.
- Экскреторная урография.
- УЗИ мочевого пузыря и почек.
Цистоскопия позволяет врачу-урологу с помощью специального урологического прибора цистоскопа, подробно рассмотреть мочевой пузырь изнутри. При уретероцеле будет отчетливо видно шарообразное или грушевидное образование около устья мочеточника.
Цистография позволяет получить рентгеновский снимок мочевого пузыря, для последующей оценки его формы, размера и положения в организме человека. Контрастирующее вещество вводится в вену или напрямую в полость через катетер.
Экскреторная урография позволяет оценить работу всей мочевыделительной системы. Контрастирующее вещество вводится через вену, затем делается серия снимков через определенные промежутки времени.
Эктопическое уретероцеле у женщин может выпадать через уретру наружу, вправление в таком случае обычно не требуется.
Лечение
Аномалия вызвана изменением структуры мышечной ткани мочевыводящих путей, поэтому медикаментозное лечение нецелесообразно, так как только облегчит симптомы и не решит проблему. Откладывание операции на длительный срок влечет серьезные последствия для организма.
Операция (подготовка, проведение, восстановление)
Уретероцеле удаляют только при помощи хирургического вмешательства.
Чтобы после операции избежать осложнений, пациенту в обязательном порядке перед процедурой проводят антибактериальную терапию.
В зависимости от осложнений, вызванных аномалией, врачом будет выбран один из методов хирургического удаления образования.
Так, при незначительном выпячивании, раньше использовали трансвезикальное иссечение, при этом образование иссекалось и формировалось нормальное устье мочеточника таким образом, чтобы не происходил рефлюкс мочи из мочевого пузыря. Эта операция не приносит желаемого результата, поэтому на данный момент не актуальна.
С развитием хирургии врачи начали применять более современные методы удаления небольшого и не осложненного уретероцеле, например, эндоскопическая электроинцизия с применением эндохирургических ножниц или гольмиевого лазера. В ходе хирургического вмешательства, одна из стенок образования иссекается, затем формируется устье мочеточника.
При острых осложнениях применяют уретероцистоанастомоз, во время этой операции искусственным путем соединяют верхний отдел мочеточника с мочевым пузырем напрямую.
При дисфункции почки производят ее полное или частичное удаление.
Возможные последствия и осложнения
Если не удалить уретероцеле хирургическим путем, то его наличие может привести:
- Инфицированию мочевыделительной системы (гидронефроз, цистит, острый пиелонефрит)
- Выпадению образования с последующим ущемлением в уретре и некрозом;
- Повышению артериального давления.
- Дисфункции почек.
- Обильному кровотечению.
- Мочекаменной болезни и закупорке мочевыводящих путей.
- Почечной недостаточности.
При неудачно проведенной операции или несостоятельном послеоперационном периоде отмечают рубцовое сужение устья мочеточника, при несоблюдении послеоперационного покоя могут разойтись внутренние швы.